Procedimentos
MENU RÁPIDO
Cálculos renais | Próstata | Vasectomia | Nefrolitotripsia Percutânea Minimamente Invasiva

Cálculos Renais: Formação, Riscos e Tratamento
Os cálculos renais, também conhecidos como pedras nos rins, são formações sólidas que se desenvolvem nos rins a partir de substâncias presentes na urina. Eles podem variar em tamanho, desde pequenos cristais até grandes massas que podem obstruir as vias urinárias, causando dor intensa e complicações.
A formação dos cálculos ocorre quando há um desequilíbrio na composição da urina, resultando na cristalização de certos compostos. Os principais fatores que contribuem para a formação incluem:
• Altas concentrações de minerais: Cálcio, oxalato e ácido úrico são os principais responsáveis. Quando essas substâncias estão presentes em quantidades excessivas na urina, elas podem se cristalizar e formar pedras.
• Baixa ingestão de líquidos:falta de hidratação adequada reduz o volume de urina, o que facilita a concentração de minerais e a formação de cálculos.
• Dieta: Alimentos ricos em oxalato (como espinafre e nozes), consumo excessivo de sal e proteínas animais podem aumentar o risco de formação de cálculos.
• Distúrbios metabólicos: Algumas condições, como hiperparatireoidismo, aumento na excreção urinária de cálcio, acido úrico, oxalato e fosfato favorecem a formação de pedras.
• Infecções urinárias de repetição: Principalmente causada pela bactéria proteus mirabilis podem formar cálculos de estreita.
Os cálculos renais podem causar uma série de complicações, especialmente se não forem tratados adequadamente. Entre os principais riscos estão:
• Dor intensa:
Quando os cálculos causam obstrução à passagem da urina, podem causar dor severa, conhecida como cólica renal.
• Infecções urinárias:A presença de pedras pode facilitar o desenvolvimento de infecções, que, se não tratadas, podem evoluir para sepse urinária.
• Obstrução urinária:Se o cálculo bloquear completamente o fluxo de urina, pode causar danos aos rins e insuficiência renal.
• Dano renal:Em casos graves, especialmente quando há múltiplos cálculos ou infecções recorrentes, pode ocorrer dano permanente ao tecido renal.
O tratamento para cálculos renais depende do tamanho, tipo e localização das pedras, bem como da gravidade dos sintomas. As opções de tratamento incluem:
1. Hidratação e medicação: Para cálculos pequenos, o aumento da ingestão de líquidos e o uso de analgésicos e medicamentos para dilatar a musculatura ureteral podem ajudar a expelir as pedras naturalmente.
2. Litotripsia extracorpórea por ondas de choque (LECO): Esse procedimento não invasivo utiliza ondas de choque para fragmentar os cálculos em pedaços menores, que podem ser eliminados pela urina.
3. Ureteroscopia: Um endoscópio é inserido pela uretra e bexiga até o ureter ou rim para remover ou fragmentar o cálculo.
4. Nefrolitotomia percutânea: Para pedras maiores ou de difícil acesso, um pequeno corte é feito nas costas para a inserção de um instrumento que remove diretamente o cálculo.
5. Cirurgia aberta: Raramente utilizada nos dias de hoje, é indicada apenas em casos muito complexos, sem possibilidade de resolução por técnicas endourológicas.
A melhor forma de prevenir a formação de novos cálculos renais é adotar medidas que reduzam os fatores de risco. Algumas recomendações incluem:
Manter-se hidratado: Beber bastante água ao longo do dia ajuda a diluir a urina, prevenindo a formação de cristais.
Ajustar a dieta: Reduzir o consumo de alimentos ricos em oxalato, sal e proteínas animais pode diminuir o risco de formação de pedras.
Uso de medicamentos: Em alguns casos, medicamentos específicos podem ser prescritos para controlar os níveis de cálcio ou ácido úrico na urina.




Próstata
A próstata é uma glândula do sistema reprodutor masculino, localizada logo abaixo da bexiga e à frente do reto. Sua principal função é produzir parte do fluido seminal, que ajuda a nutrir e transportar os espermatozoides. Com o avançar da idade, muitos homens podem desenvolver uma condição chamada Hiperplasia Prostática Benigna (HPB), que se caracteriza pelo aumento não cancerígeno da próstata.
A Hiperplasia Prostática Benigna é o crescimento anormal da próstata, que ocorre principalmente em homens a partir dos 50 anos. Embora não seja um câncer e não aumente o risco de câncer de próstata, o aumento da glândula pode comprimir a uretra (canal que transporta a urina da bexiga para fora do corpo) e causar sintomas de intensidade variável, como:
• Diminuição do jato urinário: O fluxo de urina pode ser fraco ou interrompido.
• Esforço ao urinar: Muitos homens precisam fazer força para esvaziar a bexiga.
• Sensação de esvaziamento incompleto: Mesmo após urinar, pode haver a sensação de que a bexiga não foi completamente esvaziada.
• Aumento da frequência urinária: Especialmente à noite (nictúria), o que pode interromper o sono.
• Urgência urinária: A necessidade súbita de urinar, muitas vezes com risco de incontinência.
• Gotejamento pós-micção: Pequenas quantidades de urina podem continuar a sair após o término da micção.
Se não tratada, a Hiperplasia Prostática Benigna pode levar a várias complicações, incluindo:
• Retenção urinária aguda: Incapacidade súbita de urinar, o que pode ser extremamente doloroso e requer intervenção médica imediata.
• Infecções do trato urinário (ITU): O esvaziamento incompleto da bexiga pode favorecer o acúmulo de bactérias, levando a infecções.
• Cálculos na bexiga: A urina residual na bexiga pode se cristalizar e formar pedras.
• Danos à bexiga e aos rins: A pressão elevada dentro da bexiga pode enfraquecer suas paredes e, em casos graves, afetar os rins, levando a insuficiência renal.
O tratamento da Hiperplasia Prostática Benigna depende da gravidade dos sintomas e do impacto na qualidade de vida do paciente. As opções variam desde mudanças no estilo de vida e medicamentos até intervenções cirúrgicas. Entre as opções mais modernas e eficazes está o tratamento com o uso do Laser, que é uma abordagem minimamente invasiva que tem ganhado popularidade devido à sua eficácia e menor tempo de recuperação em comparação com cirurgias tradicionais. O procedimento utiliza um feixe de laser para remover ou vaporizar o tecido prostático que está bloqueando o fluxo urinário.
Existem diferentes tipos de procedimentos a laser para tratar a HPB, sendo os mais comuns:
1. Vaporização Fotoseletiva da Próstata (PVP): Também conhecida como Laser Verde (GreenLight), essa técnica utiliza um laser de alta energia para vaporizar o excesso de tecido prostático. É eficaz para próstatas de tamanho pequeno a moderado e costuma ter recuperação rápida.
2. Enucleação a Laser de Holmium da Próstata (HoLEP): Esse procedimento utiliza um laser de holmium para cortar e remover o tecido prostático aumentado. Esta técnica permite retirar uma quantidade maior de tecido prostático, diminuindo muito as chances de re-crescimento e necessidade de novas intervenções futuras.
O tratamento a laser oferece várias vantagens em relação às cirurgias tradicionais, como a ressecção transuretral da próstata (RTU):
• Menor perda de sangue: O laser cauteriza os vasos sanguíneos durante o procedimento, reduzindo o risco de sangramento.
• Recuperação rápida: A maioria dos pacientes pode voltar às atividades normais em poucos dias.
• Menor risco de complicações: Como infecções e cicatrizes são menos frequentes, o laser é uma opção mais segura para pacientes com comorbidades.
• Menor tempo de uso de sonda: O tempo de uso do cateter é geralmente mais curto do que em cirurgias tradicionais.
• Eficácia a longo prazo: A remoção precisa do tecido prostático garante resultados duradouros, com menor risco de recorrência dos sintomas.
Hiperplasia Prostática Benigna (HPB)
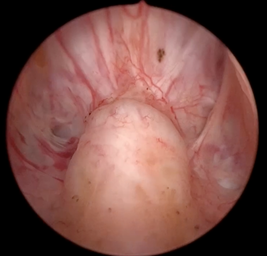
Hiperplasia Prostática Benigna (HPB)

Vaporização prostática (GreenLight)

Vaporização prostática (GreenLight)

HoLEP
HoLEP


Vasectomia e Planejamento familiar
A vasectomia é um método de esterilização masculina amplamente utilizado como forma de controle de natalidade permanente. Ela faz parte de estratégias de planejamento familiar, permitindo que casais ou indivíduos tomem decisões informadas sobre o número de filhos que desejam ter.
A vasectomia é um procedimento cirúrgico simples que interrompe o fluxo de espermatozoides dos testículos para o sêmen. Isso é feito ao isolar e seccionar os ductos deferentes, que são os canais responsáveis por transportar os espermatozoides. Após a vasectomia, o homem ainda ejacula normalmente, mas o sêmen não contém espermatozóides, o que impede a fertilização de um óvulo.
Entre os benefícios da vasectomia no contexto do planejamento familiar estão:
• Alta eficácia: A vasectomia é um dos métodos contraceptivos mais eficazes, com uma taxa de sucesso superior a 99%.
• Permanência: Ao contrário de métodos temporários, como preservativos ou anticoncepcionais hormonais, a vasectomia oferece uma solução permanente para quem não deseja mais ter filhos.
• Simplicidade e segurança: O procedimento é relativamente simples, com recuperação rápida e poucos riscos.
A vasectomia sem bisturi é uma técnica moderna e menos invasiva que a vasectomia tradicional. Desenvolvida na China nos anos 1970, essa técnica tem sido amplamente adotada em todo o mundo devido às suas vantagens em termos de segurança e conforto para o paciente.
No procedimento sem bisturi, o médico utiliza uma pinça especial para apreensão do ducto deferente e outra para fazer uma pequena perfuração no escroto, em vez de realizar cortes com bisturi. Através dessa pequena abertura, os ductos deferentes são isolados e seccionados, impedindo a passagem dos espermatozóides.
A técnica sem bisturi oferece diversas vantagens em comparação com a vasectomia tradicional:
1. Menor invasividade: Como não há necessidade de cortes com bisturi, o procedimento é menos agressivo, resultando em menos trauma para os tecidos.
2. Menos dor e desconforto: A ausência de cortes e suturas reduz significativamente a dor durante e após o procedimento. A maioria dos pacientes relata apenas um leve desconforto, que desaparece em poucos dias.
3. Menor risco de complicações: A técnica sem bisturi apresenta menos riscos de complicações como infecções, hematomas e sangramentos. A pequena perfuração cicatriza rapidamente, sem necessidade de pontos ao final da cirurgia.
4. Recuperação rápida: A recuperação da vasectomia sem bisturi costuma ser mais rápida, permitindo que o paciente retome suas atividades normais em poucos dias. Em geral, recomenda-se repouso de 2 dias, compressas com gelo e evitar atividades físicas intensas por cerca de uma semana.
5. Eficácia equivalente: A vasectomia sem bisturi é tão eficaz quanto a técnica tradicional, proporcionando a mesma taxa de sucesso contraceptivo.
É importante lembrar que a vasectomia não tem efeito imediato. Os espermatozóides ainda podem estar presentes no sêmen por algumas semanas ou até meses após o procedimento. Por isso, é recomendado o uso de métodos contraceptivos adicionais até que seja confirmado, por meio de um exame de espermograma, que o sêmen não apresenta mais espermatozóides.
Pinça de apreensão do ducto deferente

Isolamento do ducto deferente


Nefrolitotripsia Percutânea Minimamente Invasiva
A nefrolitotripsia percutânea (NLPC) é um procedimento cirúrgico indicado para o tratamento de cálculos renais de grande tamanho ou em cálculos menores após falhas de outros métodos menos invasivos, como a litotripsia extracorpórea por ondas de choque (LECO) e ureterorrenolitotripsia flexível. O termo "percutânea" refere-se à abordagem através da pele. Durante o procedimento, o cirurgião faz uma pequena incisão nas costas do paciente para acessar o rim diretamente. Um nefroscópio (aparelho endoscópico acoplado a uma câmera e instrumentos cirúrgicos) é inserido através da incisão, permitindo a visualização do cálculo que é fragmentado em pedaços menores, geralmente com o uso do laser ou do Litotridor ultrassônico, e os fragmentos são removidos.
Nos últimos anos, os avanços tecnológicos levaram ao desenvolvimento de técnicas minimamente invasivas, como a Supermini Perc (SMP) e a Enhanced Supermini Perc (e-SMP), que oferecem maior segurança e conforto ao paciente, além de excelentes resultados clínicos.
A nefrolitotripsia percutânea minimamente invasiva tem várias vantagens em relação a cirurgia percutânea convencional e outros métodos de tratamento de cálculos renais:
1. Alta eficácia e retirada completa dos fragmentos: A técnica é extremamente eficaz para remover grandes cálculos renais e cálculos que não podem ser tratados adequadamente com litotripsia extracorpórea ou ureteroscopia, sem a necessidade de obter um trajeto percutâneo mais calibroso. A bainha tem um desenho especial que aspira todos os fragmentos de cálculo através da aspiração.
2. Menor trauma tecidual: Por ser minimamente invasiva, a incisão necessária é pequena, o que reduz o trauma aos tecidos adjacentes e promove uma recuperação mais rápida.
3. Menor tempo de internação: Graças à natureza minimamente invasiva do procedimento, o tempo de internação hospitalar é reduzido em comparação com cirurgias abertas tradicionais. A maioria dos pacientes tem alta hospitalar no dia seguinte e, em casos selecionados, até no mesmo dia da cirurgia.
4. Recuperação mais rápida: Pacientes submetidos à NLPC minimamente invasiva geralmente se recuperam mais rapidamente, com menos dor pós-operatória e retorno mais rápido às atividades normais.
5. Menor risco de complicações: As técnicas minimamente invasivas, como a SMP e e-SMP, reduzem o risco de complicações, principalmente o sangramento e a concorrência infecções, em comparação com abordagens mais invasivas.
A Supermini Perc (SMP) utiliza instrumentos de menor calibre, geralmente entre 12 e 14 Fr (3 a 3,5mm de diâmetro) para acessar o rim e fragmentar os cálculos.
Vantagens da SMP:
1. Incisão menor: A SMP requer uma incisão ainda menor do que a NLPC tradicional, o que resulta em menor trauma tecidual, menos dor pós-operatória e cicatrizes menores.
2. Redução do sangramento: A utilização de instrumentos de menor calibre reduz o risco de lesão aos vasos sanguíneos do rim, diminuindo a perda de sangue durante o procedimento.
3. Menor necessidade de drenagem pós-operatória: Com a SMP, a necessidade de uso de sonda de nefrostomia ou cateter duplo J após o procedimento é reduzida, o que melhora o conforto do paciente e acelera a recuperação.
4. Alta taxa de sucesso: Apesar do uso de instrumentos menores, a SMP apresenta alta taxa de sucesso na remoção de cálculos renais, especialmente para cálculos de tamanho menor que 3,5cm, principalmente devido a aspiração de todos os fragmentos de cálculo após a litotripsia.
A Enhanced Supermini Perc (e-SMP) é uma variação da SMP que utiliza instrumentais um pouco maiores (dilatação até 18fr (6mm de diâmetro)) que permite o tratamento de cálculos maiores que 3,5cm com eficácia e segurança e com as mesmas vantagens da SMP.
SMP

SMP

Diferenças no diâmetro entre a SMP (14fr), e-SMP (18fr) e NLPC convencional (30fr)



















